L’ostéopathie Oro-dentaire, parlons-en!
L’ostéopathie oro-dentaire est une branche spécifique de l’ostéopathie qui se concentre sur les troubles de la région oro-dentaire, c’est-à-dire l’ensemble des structures anatomiques et fonctionnelles liées à la bouche, aux dents, aux mâchoires, aux articulations temporo-mandibulaires (ATM), aux muscles masséters, et parfois même aux muscles et ligaments du visage et du crâne.
Elle repose sur le principe fondamental de l’ostéopathie : le corps humain est un tout, et la santé d’une zone du corps peut influencer celle des autres. Ainsi, l’ostéopathie oro-dentaire va chercher à traiter les dysfonctionnements de la mâchoire, des dents et des muscles associés, en prenant en compte les interactions avec l’ensemble du corps. L’objectif est d’améliorer la posture, l’équilibre fonctionnel et soulager certaines douleurs.
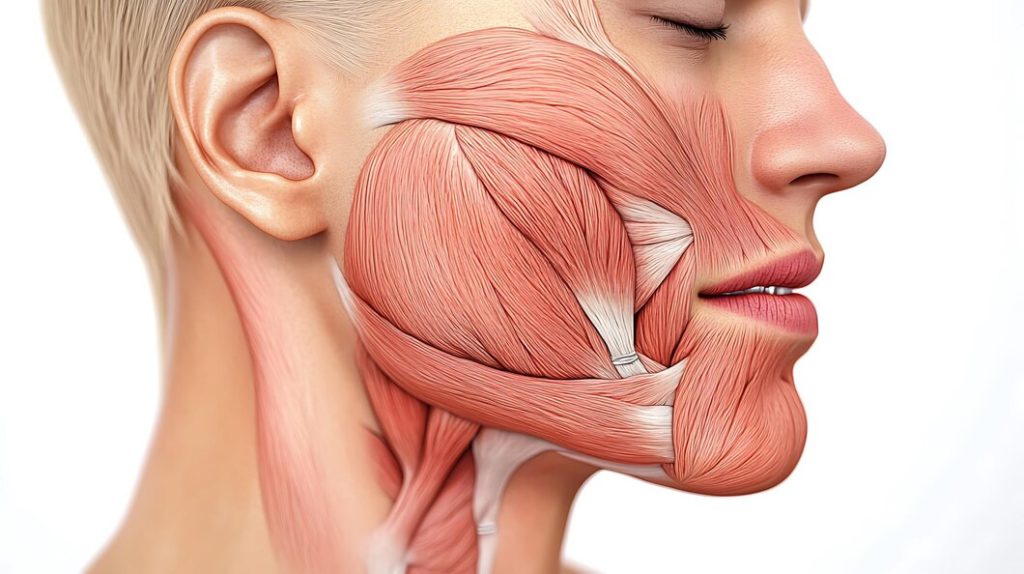
Indications courantes de l’ostéopathie oro-dentaire :
- Troubles de l’articulation temporo-mandibulaire (ATM) : douleur, bruits articulaires (claquement, craquements), blocages.
- Bruxisme (grincement des dents) ou serrage excessif : qui peut être lié à des tensions musculaires des masseters ou des déséquilibres posturaux.
- Douleurs cervicales et de la mâchoire : qui peuvent être liées à une mauvaise occlusion ou à une mauvaise posture.
- Problèmes de posture générale : l’ostéopathie oro-dentaire s’intéresse à l’impact des dysfonctionnements oro-dentaires sur la posture globale.
- Douleurs dentaires fonctionnelles : si douleurs persistent malgré le fait que le dentiste n’ait rien vu d’anormal.
- Douleurs dentaires ou faciales post-opératoires : qui peuvent persister suite à un long travail dentaire.
- Maux de tête en hémicasque : aussi appelé névralgie d’Arnold prenant souvent son origine dans une tension des muscles de la mâchoire trop importante.
- Problèmes de la déglutition : perturbations dans le fonctionnement normal des muscles liés à la déglutition.
- Troubles respiratoires liés à la bouche et aux sinus : parfois associés à une mauvaise posture de la mâchoire ou du crâne.
- Diminution récente de l’audition ou acouphènes (souvent unilatéraux) : pouvant être dus à un serrage dentaire excessif et des tensions musculaires trop importantes.
Techniques utilisées :
L’ostéopathe oro-dentaire utilise des techniques manuelles adaptées à cette région spécifique du corps, comme des manipulations douces des articulations et des muscles intrabuccaux, des étirements musculaires (intra et extra-buccaux) ou des techniques crâniennes pour libérer les tensions et rétablir l’équilibre fonctionnel.
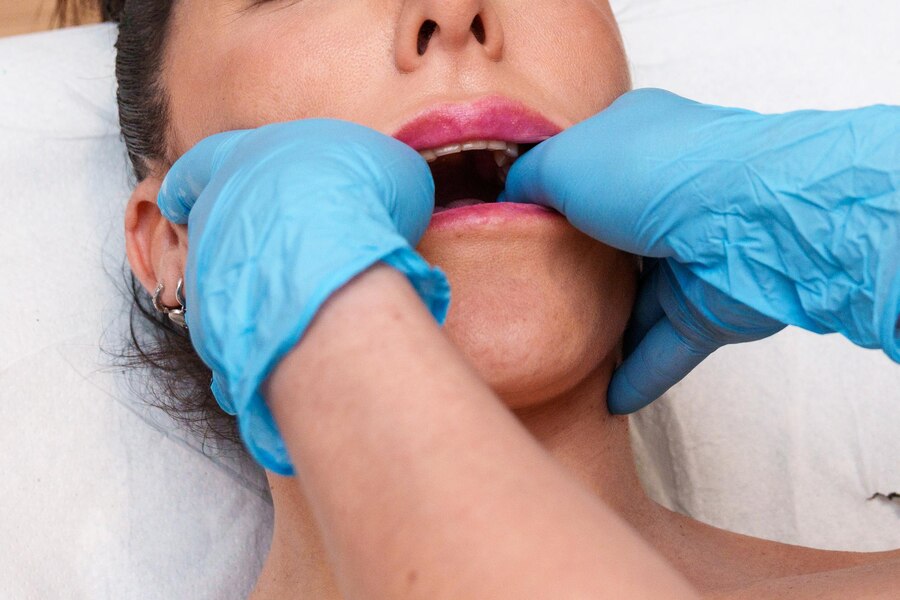
En résumé, l’ostéopathie oro-dentaire cherche à traiter les dysfonctionnements liés à la bouche, aux dents et aux structures associées en rétablissant une harmonie entre ces zones et le reste du corps. Cela peut permettre d’atténuer certaines douleurs, de prévenir des pathologies et d’améliorer le confort général.
Cependant, elle est souvent pratiquée conjointement avec un suivi dentaire et médical, et non comme un substitut. C’est pourquoi je pratique en communicant un maximum avec les dentistes me faisant parvenir les patients nécessitant ce type de soins.
Vous souffrez d’un problème cité ci dessus? Prenez rdv ici :